日本人の死因で一番多いもの、それが「がん」です。
がんの治療には外科的治療のほかにも化学療法、放射線療法などがあり、さらに緩和ケア療法というものがあります。
私「Yuki」はがん拠点病院で働いていましたが、整形外科で勤務しているときにはそれほど緩和ケアに関わることがありませんでした。
しかし、呼吸器内科の病棟に移り、がんの患者さんと多くかかわる中で緩和ケアの必要性を強く感じました。
緩和ケアというと暗いイメージを持たれがちですが、1人ひとりの患者さんやその家族とじっくり向き合い、個別性が最も重要となる非常にやりがいのある分野であると思います。
そしてがん拠点病院では緩和ケアチームを作ることが必須とされ、そのチームには専従の看護師が必要となっています。
病棟単位で仕事をすることが当たり前の看護師ですが、一つの分野の専従となって病棟の垣根を越えて活躍する看護師って、ちょっと憧れませんか?
緩和ケアに限らず、感染管理や医療安全など専従看護師にもいろいろあると思いますが、今日は緩和ケアやそれに専従する看護師の役割や活動内容をご紹介していきますね。
緩和ケアとは
緩和ケアの定義
WHOは、2002年に緩和ケアについて以下のように定義してます。
緩和ケアとは、生命を脅かす疾患による問題に直面している患者とその家族に対して、疾患の早期より痛み、身体的問題、心理社会的問題、スピリチャルな問題に関して、きちんとした評価を行い、それが障害とならないように予防したり、対処することでクオリティ・オブ・ライフ(QOL)を改善するためのアプローチである。
つまり、命に関わるような病気を抱えていても、その人らしく生活するための支援をするということだと言えます。
緩和ケアの位置づけ
平成24年に閣議決定された「がん対策推進基本計画」によると、緩和ケアは「がんと診断されたときからの緩和ケアの推進」が重点的に取り組むべき課題として、位置づけられています。
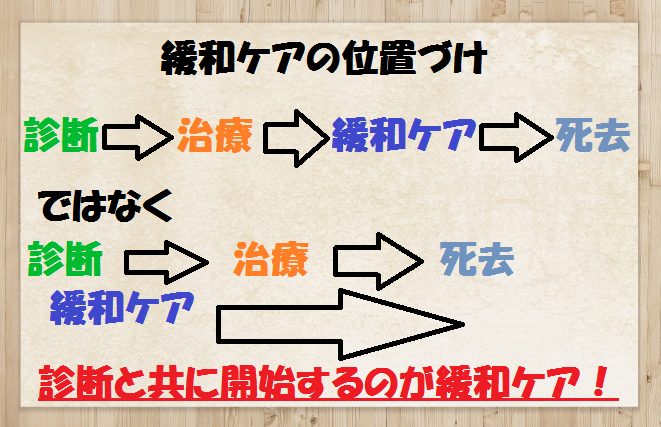
一般の方々の間では、緩和ケア=安楽な死への援助といった「死期」をイメージさせるネガティブなイメージを持たれがち。
いろいろ治療をしたけれど、もう手の施しようがないから緩和ケアを受けようと考える人が多いですが、本当は様々な治療と並行して一緒に行っていくのが緩和ケアなんです。
緩和ケアを行う看護師の役割
緩和ケアはどんなことをやるのかと聞かれて、パッと思いつくものといったら疼痛コントロールかもしれません。
もちろん疼痛コントロールも必要ですが、緩和ケアを行う看護師の役割には他にも様々なものがあります。
- 身体的苦痛の緩和
- 患者家族の意思決定の支援
- 状況に応じた日常生活援助
- 患者の精神的安寧へのケア
- 家族の精神面サポート
- 患者家族と医療者間での調整
こうした幅広い役割があるため、幅広い知識や技術も求められます。
緩和ケアの活躍の場
緩和ケアというとホスピス病院や緩和ケア病棟でのみ、行われるものと思われがちですが、がんと診断されたときからの介入が必要な緩和ケアですから、がんの患者さんがいる病棟すべてで緩和ケアは必要とされているのです。
そのため、緩和ケアを行う看護師は多くの病棟で活躍することが出来ますし、がんの患者さんを看る病棟の看護師は緩和ケアに関する知識を持っている必要があるのです。
緩和ケアに関わるための資格

幅広い知識や技術が求められる緩和ケアでありますが、特別な資格がなくても携わることは可能です。
しかし、より質の高いケアを提供するために緩和ケアを極めることもできます。
では、緩和ケアに携わることでどのような資格を得ることが出来るでしょうか。
緩和ケア認定看護師
疼痛ケアももちろんですが、疼痛だけでなく呼吸困難感、倦怠感、浮腫などがんにまつわる苦痛症状を緩和する役割を担います。
また、患者本人だけでなく、患者家族の精神的ケアも含まれます。
看護師経験が5年以上、そのうち3年は緩和ケアに携われる場所での実務経験が必要です。
専門の教育機関で6ヶ月の教育を受けたうえで、試験に合格することが必要で5年ごとに資格更新のための実績報告も必要です。
がん性疼痛看護認定看護師
がんによる疼痛を総合的にケアする資格です。
疼痛緩和のための看護技術はもちろん、麻薬などの疼痛緩和に使われる薬についての知識も習得できます。
5年以上の看護師経験と、そのうち3年はがん患者と接した経験が必要です。
教育の期間や資格更新の条件は緩和ケアと同様です。
訪問看護認定看護師
在宅療養者の主体性のあるセルフケア支援、ケアマネジメントと看護の提供を目的とした資格です。
在宅での看取りも増えつつある昨今ですから、在宅での看取りに向けた看護というのも非常に重要です。
5年以上の看護師経験と、そのうち3年は訪問看護師としての経験が必要です。
教育期間や資格更新の条件は緩和ケアと同様です。
一般病棟の看護師が行う緩和ケアの限界
がんと診断されたときからの介入が重要であると謳っている緩和ケアですが、実際の現場ではそれを取り入れるのはなかなか困難でした。
入院している患者に対してさえも十分な緩和ケア、まして家族に対してのアプローチにまで手が回るかというと正直難しく、病状の悪化にケアが追い付かないこともあります。
より専門的な知識を持ち、トータル的なケアを外来から病棟まで継続して実施出来る人たちが必要であると考えられて作られたのが緩和ケアチームです。
緩和ケアチームについて

ホスピスや緩和ケア病棟を有しない病院であっても、がん診療を行う病院であれば緩和ケアチームという組織があると思います。
ではその緩和ケアチームとはどんなチームでしょうか。
緩和ケアチームとは
2006年がん診療連携拠点病院の指定要件が施行され、この時に緩和ケアチームの設置が暗に示され、2010年の改定で具体的なチームの役割や構成要因などが明文化されました。
その中で緩和ケアチームが行うケアはがんと診断されたときから提供される全人的ケアとされ、緩和ケアチームの看護師は専従となることが必須とされ、身体症状の緩和に携わる医師も専従が望ましいとされました。
このように、現在ではがん診療連携拠点病院に指定されるためには専従の看護師を含む緩和ケアチームの発足が必須となっています。
緩和ケアチームの構成と役割
緩和ケアチームに属する職種の人たちにはどんな人たちがいるのでしょうか。
医師
患者が苦痛だと思っている症状に関する病態に関してのアセスメントを行い、患者家族のQOLを最大限改善できる対処法を提示します。
看護師
患者や家族が抱える苦痛の探索と評価を行い、治療に関する意思決定の支援を行います。
また、患者家族と他の医療者との調整役となり、緩和ケアが途切れることなく円滑に行われるように手配します。
薬剤師
患者の症状緩和に適した薬剤の提案や情報提供。また、薬剤部内では緩和治療に関する指導的役割も担います。
ソーシャルワーカー
患者家族の心理的苦痛(療養生活への不安や医療費の心配など)について相談を受け、支援します。
リハビリテーション
日常生活動作の再建、悪化予防を担います。
また、たとえリハビリテーションによる能力の維持向上が困難であっても介入することで精神的苦痛の緩和につなげるよう支援します。
リハビリが中断されることで、いよいよ死期が迫っているんだと恐怖感を持つ人もいます。
リハビリを続けることにより、今の状況を改善できるという前向きな気持ちを持つことが出来るのです。
その他、飲み込みづらくなった人に食べやすい食事の形態などを考える栄養士や、精神的サポートをする臨床心理士などが加わります。
緩和ケアチームの3つの活動

緩和ケアチームは主に、臨床活動、教育活動、システムの構築の3つの活動をしています。
臨床活動
患者やその家族が抱えている身体的症状、精神的症状に対する全面サポートを主治医や病棟看護師たちと連携して行っていきます。
主治医や病棟看護師からの情報提供を受けたり、直接診察や面談を実施することで新たに情報を収集し、それらを主治医や病棟看護師にも提供します。
共同でカンファレンスを開き、治療方針を検討します。
教育活動
緩和ケアに関する知識や技術について病院スタッフに対し研修や勉強会を開催し、院内全体の知識・技術の向上に努める活動を行います。
また、患者とその家族に対して知識を提供することも教育活動の一環として含まれます。
システムの構築
コンサルテーションの方法の確立や、緩和ケアのマニュアルの作成など緩和ケアがスムーズに行われるためのシステム作りとその改善に対して取り組みます。
また、地域での緩和医療を行う機関との連携を図るためのシステム構築も行います。
緩和ケアチームでの看護師の活動の実際

私が勤務していた病院にもこの緩和ケアアチームがありました。
そこで専従として活躍していた看護師はがん性疼痛看護認定看護師という資格を持っていました。
緩和ケアチームでの看護師の活動はどんなものか。私の病院での場合を少しご紹介したいと思います。
外来面談
がんと診断されたときからのサポート、それが緩和ケアです。
最初の関わりは外来から始まります。告知をされたあとで患者とその家族との面談を行います。
この時、最も問題なのが患者からの拒否です。
一般の人からすると緩和ケア=終末期というイメージが強いため、がんと診断されて間もない人だと自分にはまだ緩和ケアは必要ないと断る人もいます。
そういう方々に緩和ケアの正しい知識を持ってもらう事からまず、始まるわけです。
病棟ラウンド
がん患者がいる病棟をラウンドし、病棟スタッフとの情報交換を行います。
特に、がん性疼痛看護認定看護師なので麻薬を使用している人について重点的にアドバイスをもらったりします。
患者に対する処方や頓服薬の指示は基本的に主治医が行いますが、がん性疼痛に関しては緩和ケアの医師が処方をしたり指示を出したりすることがあります。
病棟ラウンドは基本毎日行われ、専従の医師と共に行っていました。
緩和ケアチームラウンド
週に1回はチームメンバー全員で病棟ラウンドを行います。
がんと診断された人全員が対象ではありますが、すべての人が緩和ケアを必要としているわけではありません。
何らかの問題を抱え、緩和ケアチームでのサポートを実際に行っている人についてチーム全員での情報共有、またその患者さんが入院している病棟の医師や看護師との情報共有を行い、治療の提案を行ったりします。
この時に緩和ケアチームの看護師は司会進行を行い、チーム内の橋渡し役として意見をまとめたりしています。
研修の開催
年に数回がん性疼痛に関する院内スタッフ全体に向けての研修を行っていました。
疼痛の評価の仕方や麻薬の知識、副作用の観察方法や投薬以外の緩和方法などについて教えてくれました。
また、私の病院では4~5年目の看護師向けにキャリアデザインの一環として選択制の研修があります。
そのひとつにがん性疼痛看護についての研修があり、希望者を募ってがん性疼痛に関する研修を行います。
緩和ケアの実施
上に挙げたような仕事の合間には、実際に病棟に来て患者さんに足浴などのケアを行ってくれます。
言い訳となってしまいますが、急性期のせわしない病棟ではどうしても清潔にするということに重点を置いたケアになってしまいがちです。
しかし、緩和ケアチーム専従の看護師のケアはより安楽にするためのケアとして実施してくれます。
そのために、同じ足浴であってもつきっきりでゆったりとした時間の中でケアを受けることができ、満足度の高いケアになるのです。
ICの同席
主治医からの治療方針の説明にも可能な限り同席します。
そこで意思決定の支援もするし精神面でのフォローが必要な状況かの判断をします。
医師からの説明が終わった後で改めて思いの表出が出来るよう時間を設けて話を聞いたりしてくれていました。
まとめ
緩和ケアに正解はありません。それ故に奥が深くやりがいのある分野です。
様々な認定看護師の資格もあり、エキスパートナースとなる道もあります。
専従看護師として他職種と連携していくことは大変でもありますが、あなたにしかできない仕事になります。
たくさんいる看護師の中で唯一無二の存在になれるというのはすごい強みですよね。
緩和ケアはネガティブなイメージも持たれやすいです。
しかしご本人らしい最期を迎え、残された御家族にも後悔のない最期となるように、個々の患者さんとしっかり向き合い、ご家族とも密に関われるので、看護師としても達成感を感じやすい分野といえます。
緩和ケアに興味がでたら、まずはがんの患者さんと関わる病棟に異動してみるといいと思いますよ。




























